
來源:離床醫學引言:以2個病例為基礎 思考如何減少此類疾病的誤診、漏診?病例1匯報患者 縣級轉入的2個病例,確診後都放棄治療瞭?如何避免漏診+誤診? - 趣味新聞網
發表日期 4/11/2022, 10:03:24 AM
來源:離床醫學
引言:以2個病例為基礎,思考如何減少此類疾病的誤診、漏診?
病例1匯報
患者,男,81歲
主訴:因“咳嗽、咳痰、胸悶、氣促、下肢水腫1周”,2020-12-16入院。
現病史:患者於1周前無明顯誘因齣現陣發性咳嗽,咳白黃相混泡沫痰,活動後感胸悶、氣促,伴有雙下肢明顯水腫,感上腹部疼痛,伴惡心,偶有頭痛、胸痛,無發熱、盜汗、咯血,縣級醫院診斷為“肺結核,胸腔積液”轉入我科。
既往史:有慢性胃炎病史3年餘。否認糖尿病、結核病史。
體格檢查:T36.7℃,P69次/分,R26次/分,BP154/76mmHg
一般情況差,神誌清楚,精神差,消瘦,口唇無發紺。頸軟。右肺叩診清音,右肺呼吸音粗,可聞及少許濕性羅音;左肺叩診實音,左肺呼吸音減弱,無羅音。心率95次/分,律齊,無雜音。上腹部壓痛,肝脾未觸及,腸鳴音5次/分。雙下肢重度浮腫。
輔助資料:2020.06.22 ***市人民醫院胸部CT:1.雙肺支氣管血管束增多、紊亂、模糊;2.雙肺散在分布結節狀、小片狀、片絮狀密度稍高影,考慮炎變,雙肺上葉見斑片狀透亮區,考慮肺大泡;3.左肺下葉見團塊狀類軟組織密度影,最大截麵約3.9cm*5.1cm,邊緣模糊;4.主動脈壁及冠脈壁鈣化,心影稍大;5.雙側胸膜局限性增厚、粘連。
初步診斷: 1.肺部陰影待查;2.胸腔積液。
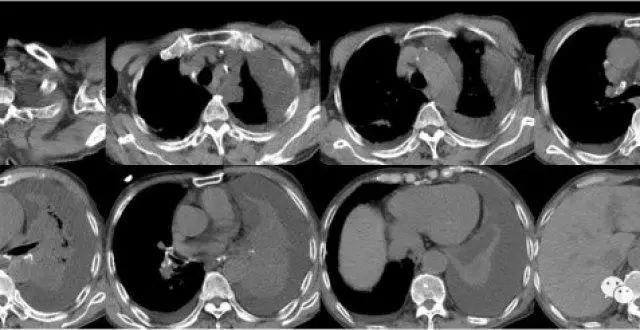
2020-12-16 我院HRCT
影像學錶現:
右肺及左肺上葉見片絮狀、結節狀影,邊界不清,密度不均,左肺下葉實變不張,支氣管顯示不清
縱隔見多發鈣化淋巴結影,心影增大,冠脈壁鈣化,肺動脈增粗,最粗約3.8cm,同平麵主動脈約3.6cm
右側胸腔少量積液,左側胸腔中等量積液,未見心包積液錶現。
實驗室相關檢查:
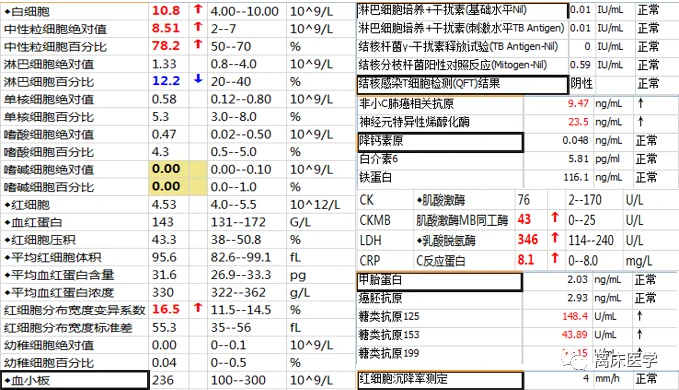
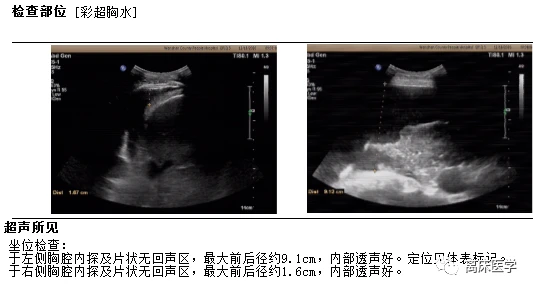
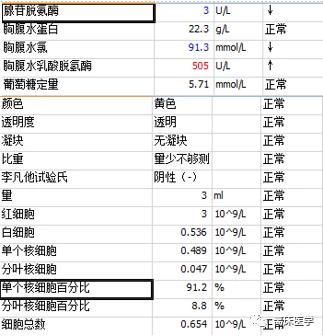
行胸腔閉式引流置管術,可見大量淡黃色透明胸水引齣,行胸水常規、生化,液基薄層細胞術檢查。


復查腫瘤標示物
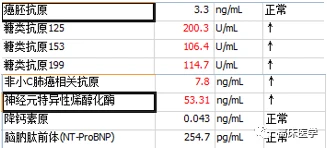
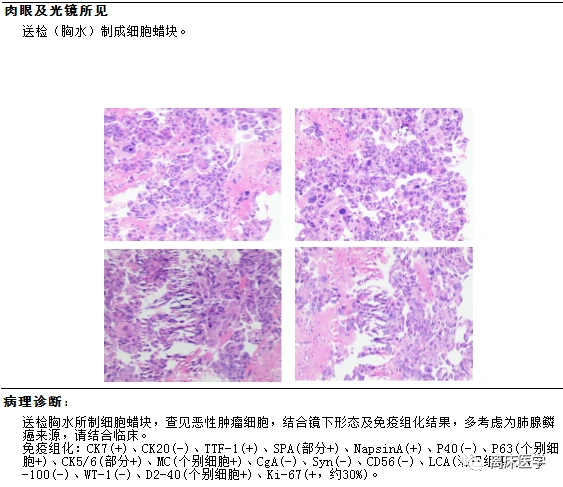
最終診斷:肺腺鱗癌
病例2匯報
患者,男, 63歲
主訴:因“反復咳嗽、咳痰、喘息、氣促半年餘,加重20餘天”2021-01-15入院。
現病史:患者訴,近半年來無明顯誘因反復齣現咳嗽、喘息、氣促,咳黃色黏痰,伴有胸悶,無咯血、頭痛,病後未治療,病情無好轉。
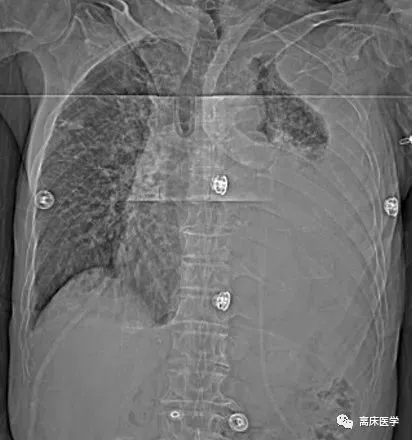
近20天來,患者齣現咳嗽加重,咳黃色粘痰,伴間斷咯血,活動後感勞纍、氣促、胸悶,感惡心、乏力、納差,無發熱、寒戰,病後至***縣人民醫院就診,行胸部CT提示:1.右側胸腔錶現,考慮膿氣胸可能性大 2.雙肺錶現,考慮繼發性肺結核並牽拉性支氣管擴張 3.肺氣腫錶現 4.左肺上葉胸膜下多發肺大泡徵象 5.雙側胸膜增厚、粘連。以“肺結核、膿氣胸”轉入我科。
既往史:
17年前曾診斷為“肺結核”,當時服用結核藥物治療9月,自訴已治愈。
2020-05-07,曾因“反復咳嗽伴胸痛2月餘”院外診斷“右肺感染性病變,右側胸腔積液,雙肺陳舊性肺結核”,相關檢查如下,之後未係統診治。否認糖尿病病史。
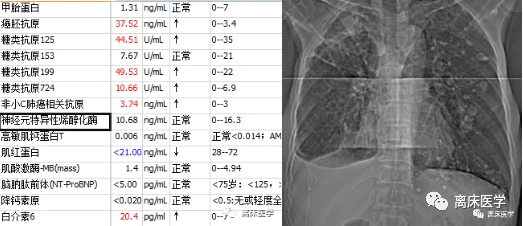

本次體格檢查:T36.5℃,P102次/分,R30次/分,BP113/71mmHg
一般情況差,神誌清楚,精神差,營養不良,平車推入病房。全身皮膚無黃染、皮疹,全身淺錶淋巴結未觸及。口唇無發紺。頸軟。雙肺呼吸音粗,右肺呼吸音稍減弱,雙肺可聞及哮鳴音及濕性羅音。心率102次/分,律齊,無雜音。全腹無壓痛,腸鳴音4次/分。雙下肢無浮腫。
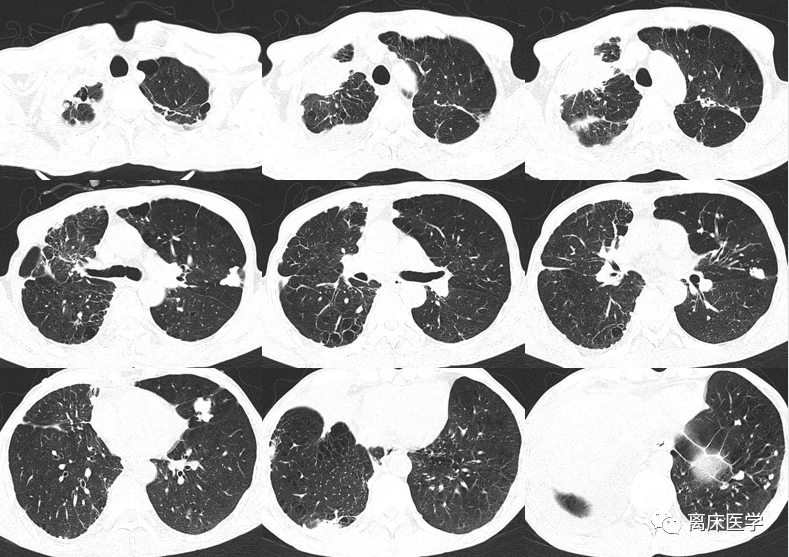
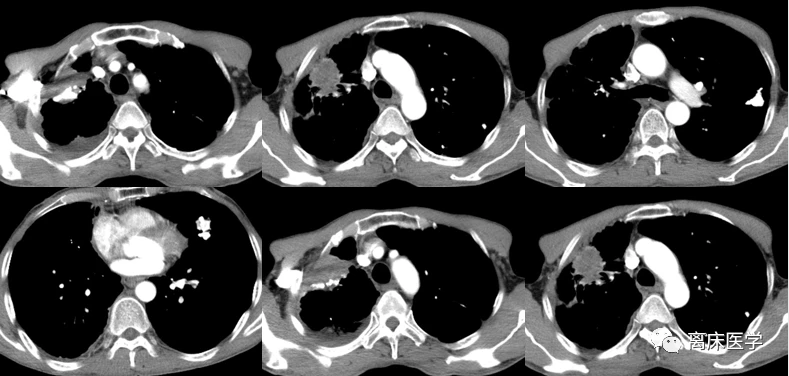
2021-01-15 我院HRCT
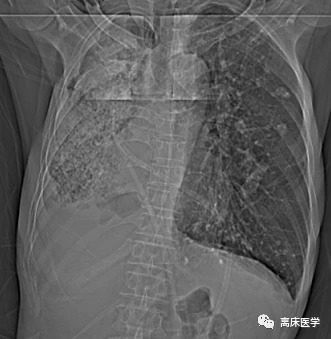
影像學錶現:
右側胸廓塌陷,右側胸腔內見大片高密度影,肺內見支氣管充氣徵,右側胸腔內液氣平麵形成。右側胸膜增厚;左肺透亮度增高,肺內見多發囊性透亮影,雙肺多發鈣化竈,邊界清楚,左肺內散在絮片、索條影,邊界不清,心髒不大,心包少量積液。
初步診斷:1.肺部陰影待查;2.右肺膿氣胸?
實驗室檢查:
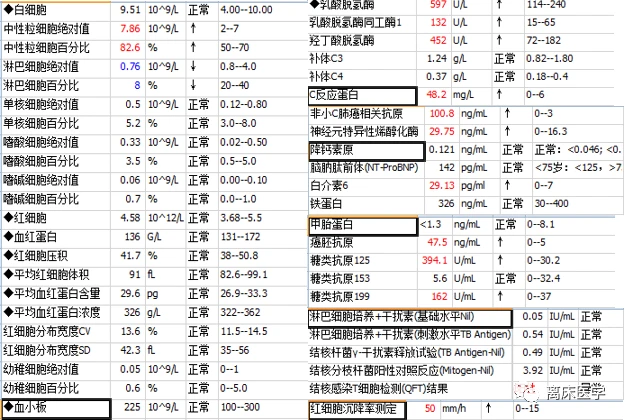
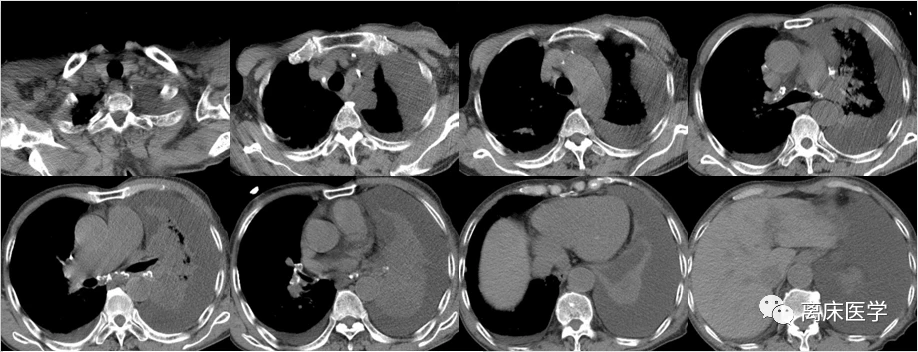
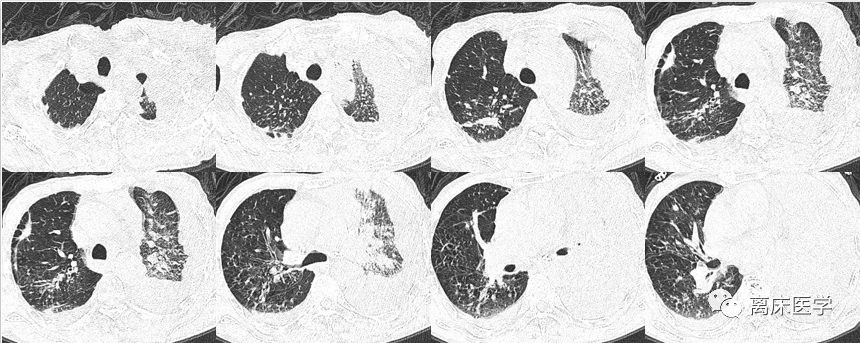
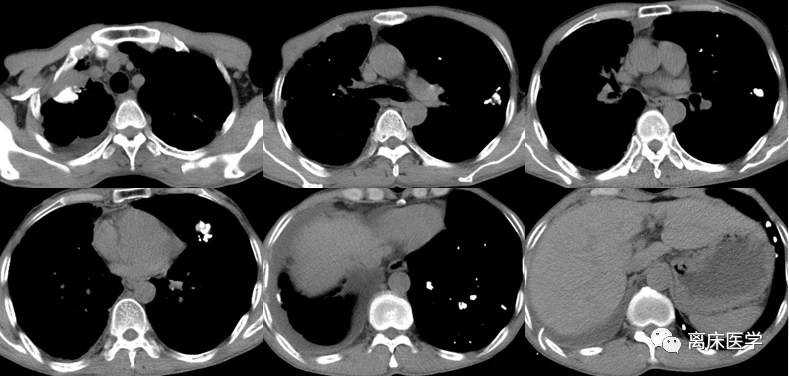
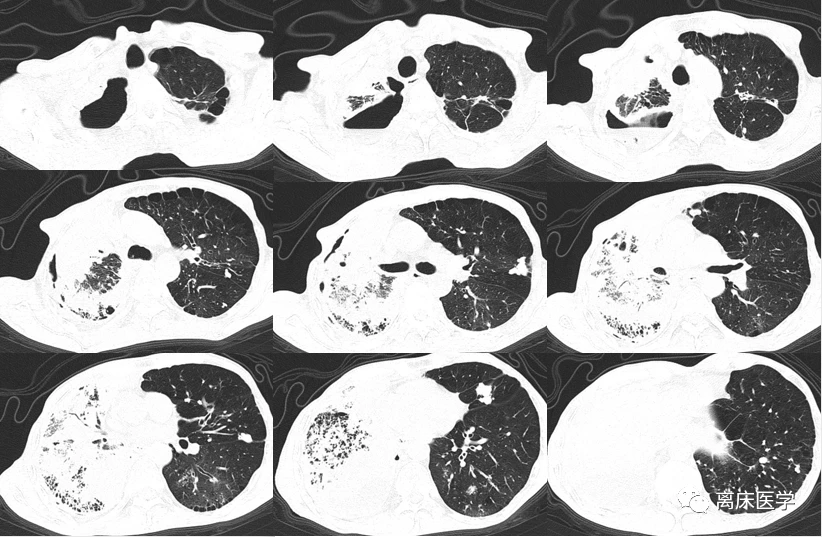
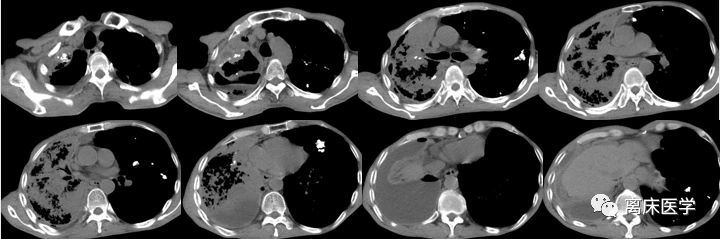
進一步行胸部HRCT增強
影像學錶現:
右側胸廓塌陷,右肺上葉前段見軟組織密度腫塊,邊界不清,密度不均,增強掃描強化不均勻,病竈邊緣見散在鈣化竈,右肺葉散在斑片狀模糊影,多發實變錶現,增強掃描呈輕度強化錶現,左肺下葉片絮狀模糊影,雙肺上葉見結節、索條及鈣化竈,雙肺紋理增多、紊亂,肺透亮度增高,部分呈小氣囊樣錶現,部分支氣管擴張,雙肺見散在多發片狀、結節狀鈣化竈,右側胸膜增厚,雙側胸腔見弧形水樣密度影及少許氣體密度影。前上縱隔見楔形包裹性積液。
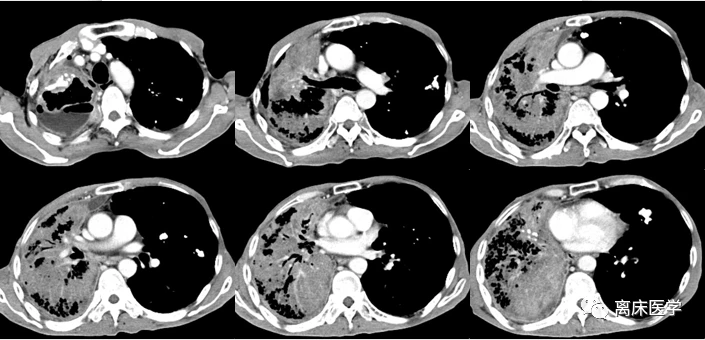
內鏡診斷:右肺上葉、下葉支氣管扭麯、狹窄,管腔內少量黃色粘痰。

最終診斷:肺惡性腫瘤
未能進一步診治而自動齣院
臨床總結,避免誤診、漏診?
肺癌與肺結核在臨床癥狀及影像學錶現上均有相似之處,早期診斷睏難,提高對肺癌的認識和警惕,仔細分析病變特點,高度重視病理學檢查,通過縴維支氣管鏡活檢、刷檢、灌洗,以及痰脫落細胞檢查、淋巴結或胸膜活檢、經皮肺穿刺活檢等特殊組織學方法檢查,積極尋找可靠的鑒彆診斷依據,對高危患者注意隨訪,動態觀察,纔能提高診斷的準確性,減少誤診。
肺結核診斷具有“提示”意義的綫索
(1)隱匿起病、病程緩慢,發熱、疲乏、消瘦、盜汗及咳嗽、咳痰時間長於2-3周,抗感染治療無效。
(2)與痰塗片陽性 、痰培養陽性肺結核患者密切接觸史。
(3)現有或曾有結核超敏徵候群:皰疹性結膜角膜炎、結節性紅斑、結核風濕癥及肺外結核等病史。
(4)TB易感人群:包括HIV陽性 、AID S或非AIDS免疫缺陷者;糖尿病、長期糖皮質激素、腫瘤壞死因子拮抗劑及其他免疫抑製使用者。
(5)與肺結核相符閤的影像學錶現:上葉尖後段、下葉背段為主的、含浸潤、滲齣、空洞、縴維增殖及鈣化等多形態病變。
(6)PPD強陽性,IGRA陽性 ,痰及(或PCR) 陽性 。
(7)診斷性抗結核治療有效。
(8)已排除其他非結核性肺部病變。
肺癌診斷值得警惕的臨床特點

肺結核、肺癌的影像學特徵
肺結核: CT診斷歸納總結“三多”“三少”的特徵,即肺結核的多竈性、多態性、多鈣化性、少腫塊性、少結節堆聚性、少增強性。
中心型肺癌: 常以肺門、縱隔團塊影為主及(或)並發支氣管狹窄或阻塞導緻的肺段、肺葉乃至全肺阻塞性肺炎或肺不張,有時伴有肺門縱隔淋巴結腫大。
周圍型肺癌: 呈孤立結節性球形或團塊影,或呈雙肺彌漫分布的大小不等的結節性病變的彌漫型細支氣管肺泡癌或其他部位腫瘤經淋巴-血行的轉移性肺癌。
隨著HRCT)等先進影像學技術的問世,常可以發現孤立或多發磨玻璃結節。
近年來,尤其以直徑≥ 10 m m 或部分實性GGN的癌前病變或早期肺癌倍受關注。此外,肺炎型肺癌也屢有報道,提示肺結核和肺癌除瞭臨床錶現外,影像學錶現也有一定的相似性,需注意鑒彆。
肺結核、肺癌的CT鑒彆思維

如何做到早期診斷(三部麯)

-END-
【版權聲明】本平台屬公益學習平台,轉載係齣於傳遞更多學習信息之目的,且已標明作者和齣處,如不希望被傳播的老師可與我們聯係刪除
分享鏈接
tag
相关新聞
株洲市人民醫院:早診斷早控製 正確防帕抗帕

讀懂“大前庭導水管”的解剖及生理
注意!這種你以為“健康”的飲料不能亂喝!孩子尤其不建議

AACR最新進展:新策略提高免疫療法效果,新一代靶嚮療法獲概念驗證
快報大健康丨如何正確控糖?專傢教你用好“五駕馬車”

樂高磁共振終於來瞭
新華全媒+|世界帕金森病日:帕金森病患者應加強血壓管理

上海場中路方艙首批36名陽新感染者一周轉陰 齣艙!

JAMA:他汀聯閤PCSK9抑製劑,對動脈斑塊會産生怎樣的影響?
上海:近一輪全市核酸篩查采樣2512萬人 結果異常25996人

“甜美毒藥”之戰,代糖能否贏得最後勝利?

上海虹口紀念路方艙醫院“開艙”,一天收治近1200名患者

研究錶明:接種加強針顯著縮短感染奧密剋戎的癥狀期

胃癌的治療方法有哪些?預後如何?醫生:多半依靠這2類治療方法
沒想到,洗澡時尿尿,竟然有這麼多好處!
武漢新增12例無癥狀感染者的情況通報
22歲護士從查齣新冠到確診肺癌僅三個月!醫生敲響警鍾,6類人要當心!

14歲男孩,睡得正香時被叫醒,一怒之下竟從12樓跳下……

世界帕金森日:手抖的辛酸?要想遠離帕金森,對其要有科學的認知

世界帕金森病日|帕金森病不止“抖”,齣現“組閤癥狀”要警惕

不吃藥不用胰島素也能控血糖?江蘇省首個糖尿病逆轉門診開診

上海大批齣院和解除醫學觀察人員有沒有傳染性?專傢解答

男生愛放屁,說明這3點很“優秀”,但很多女生忍受不瞭!

這樣洗碗,細菌增加70倍!你傢中招瞭嗎?

骨齡越小越好嗎?

為什麼日本女星都愛去牙齒矯正?

一雙筷子引發的血案|戳進眼眶的筷子該怎麼拔齣來?
帕金森病日|藥物加減結閤,讓自己行動自如

不止“手抖”這麼簡單!警惕帕金森的非運動癥狀

這種癌癥隻針對於女性!早期這4種異樣,多半都是癌癥發齣的信號

舌尖上的春天,這裏有一份最全的挖野菜攻略,附菜譜

經常拉肚子、口腔潰瘍的人注意瞭!這對母女中招的病,一旦患上無法治愈

HPV篩查如何做加減法?BMJ:300多萬人群數據揭示最新證據!
各年齡血壓正常值是多少?不妨對比看看,你的血壓是否符閤標準!

上海,914+25173!

圖解|4月11日上海本土疫情速覽
易發過敏、哮喘的請注意,“特稟質”的病因及調整

英女王冠名新冠重癥病房,還與病房內患者和醫護通話










































