
這並非全國人大代錶、山西醫科大學第二醫院血液科主任醫師楊林花首次在全國兩會為血友病人發聲。1996 年 她開始進行包括血友病在內的多種血液疾病的診斷治療。血友病是一種遺傳性齣血性疾病 全國人大代錶楊林花:建議解決罕見病患者用藥“最後一公裏” - 趣味新聞網

發表日期 3/3/2022, 2:07:09 PM
這並非全國人大代錶、山西醫科大學第二醫院血液科主任醫師楊林花首次在全國兩會為血友病人發聲。
1996 年,她開始進行包括血友病在內的多種血液疾病的診斷治療。血友病是一種遺傳性齣血性疾病,由於人體凝血過程中缺少瞭重要的凝血因子,使得機體凝血齣現障礙,主要錶現為自幼反復發生的自發性齣血或外傷後齣血。
在中國,登記在冊的血友病患者有近 4 萬人,而據估算,事實上,這一群體可能達 14 萬。
作為罕見病的一種,血友病患者在過去許多年都麵臨診斷不夠及時、治療不夠規範、缺藥和經濟負擔重等諸多問題。這些問題在過去十幾年裏正逐步被看見、被解決。
實現「及早診療」要走多少步
在血友病的診斷與治療共識中,一直都強調「及時診斷、及早給予恰當的治療」。 因為, 未能得到及時介入的後果十分慘痛 ―― 緻殘甚至因髒器齣血去世。目前尚沒有根治的方法,患者需要終身治療,補充凝血因子。
但在現實中, 隻有一部分血友病患者能夠及時得到診斷和治療。
「首先是患者、傢屬和基層醫生沒有認識這種病。」
在臨床上,楊林花總發現這樣的病人,關節腫脹 ―― 血友病的臨床錶現齣現包括關節、肌肉和深部組織齣血,也可有胃腸道、泌尿道、中樞神經係統齣血以及拔牙後齣血不止等。
「一些輕中型患者齣血腫脹並不是很厲害,稍微休息休息就好。一些基層醫療機構的醫生,如果不是專門從事血液病工作的,對此也未必有所察覺,也可能診斷是關節炎或其它疾病。」
與此同時,一些血友病患者是在手術前被篩查齣來。楊林花告訴我們,在上世紀 80年代之前,中國的術前要求並不嚴格,在沒有經過充足的準備,周密的手術方案的情況下,血友病人的手術存在極大的風險。
「因此,老一輩的血液專傢們,一再呼籲,要求術前檢查凝血象,這樣就可以把輕中型的血友病病人就在這個過程中被查齣來瞭。」
楊林花參加第十屆中國罕見病高峰論壇。
圖源:受訪者提供
此外,基層醫療機構麵臨的睏境並不僅在此,囿於硬件,一些需要在實驗室完成的檢驗無法實現。
「這也是為什麼我們一直推動在全國成立各級血友病診療中心,需要實現同質化、規範的診斷和治療,總不能把病人都介紹到北京或者上海這些大城市去做檢查」,楊林花說。
目前,我國在 31 個省市地區已經建立血友病定點診療單位,各地也在積極探索完善省市縣各級血友病診療網絡。
從沒藥到有藥
血友病主要分為兩類,其中,A型血友病是缺少凝血因子 Ⅷ,患病人數約占 80%~85%,B 型缺少凝血因子 Ⅸ,患病人數約占 15%~20%。
兩類患者都需要終身用凝血因子治療,其中包括血源性凝血因子及基因重組凝血因子。
在過去許多年,前者都是我國血友病患者的主要使用藥物。 在過去三十多年裏,血源性凝血因子的使用貫穿著國內血液製品行業的一係列改革。
「在過去,我們對病毒性疾病檢測手段還不成熟,有的是窗口期查不齣來。過去的睏境是沒有重組凝血因子,進口的都沒有,全部來源於血源性凝血因子,所以造成瞭一部分血友病人感染病毒性肝炎,還有少部分其它疾病,」楊林花說。
進入二十一世紀,國傢大力整頓血液製品行業,一些地方血漿站關閉,原料血漿供應不足,加之血友病患者人數較少、企業研發動力不足等問題,自 2006 年起,我國已發生多次血友病患者用藥短缺情況,2007 年和 2013 年先後爆發全國性凝血因子短缺,引起一時轟動。
2021 年,作為人大代錶,楊林花呼籲修改《獻血法》,包括增大獻血者的年齡,從如今的 55 歲放寬至 60 歲;縮短兩次供血間隔時間,「如今《獻血法》則規定,兩次獻血必須間隔半年以上,但因為紅細胞的平均壽命為 120 天,無形中拒絕瞭一些可以使用的血液。如果將兩次獻血間隔時間縮短為 4 個月,會增加很多血源供者」。
楊林花參加全國人大會議。
圖源:受訪者提供
楊林花希望擴大獻血來源,「任何一個人都有可能生病,無論是內科、外科,還是遇到外傷,實際上都涉及到血液的使用。」
除瞭血源性凝血因子,必須提及的還有基因重組凝血因子。它不需要用到血漿原料,避免瞭血漿蛋白和病毒的汙染,安全性更高。
因此,醫生們為瞭不重演當年感染悲劇,盡量鼓勵病人使用重組凝血因子。
2007 年,考慮到國內凝血因子短缺的實際情況,當時的國傢食品和藥品監督管理局快速審批基因重組凝血因子Ⅷ進口。
「總體來說,相比過去,我們醫院藥品供應的問題得到瞭很大改善,但也會遇到一些緊急情況。比如,一個月醫院就進瞭 300 支血源性凝血因子,但是一個病人因為大齣血,就可能用到 200 支。」
楊林花告訴我們,血友病患者的用藥個體差異極大,根據患者的公斤體重給藥。「如果隻是預防性治療,基本量可以保障,但一旦齣血,比如消化道齣血或者腦齣血,或者需要手術,使用的量就很大」。
沒有藥怎麼辦?
楊林花答,可以從藥房或者醫藥公司緊急調貨,也有病人之間互助,比如兄弟間都是這個病,就和對方藉用,藉不著再找其他病友,以解決臨時燃眉之急。
用藥「最後一公裏」
近年來,一些血友病患者距離用藥仍卡在「最後一公裏」的節點上。
圖源:國傢藥品監督管理局
因為血友病患者需要終身治療,因個體需求不一樣,患者需要支付的費用不一。公開資料曾推算,血友病患者全年治療費用約為 28.8-31.2 萬元,對於許多患者而言,仍是一筆較大開支。
自 2004 年至 2017 年,政府相繼齣台各類政策,將治療血友病的産品納入醫保,尤其將兒童的預防治療也納入醫保範圍。
但一些患者仍然會被卡住。
2020 年 2 月,武漢因為新冠疫情實行封閉管理,一些血友病患者無法去醫院購藥,被告知隻能去藥店購藥 ―― 根據武漢醫保門診的相關政策,這意味著他們在醫院報銷能夠即時結算,但在藥店購藥,隻能自行墊付。而按照以往患者的用藥量,一些人可能需要每月自行墊付六韆元左右,經濟條件不好的患者麵臨斷藥風險。
一些患者打電話詢問,被告知購藥前需要跟所在區醫保局報備,在疫情結束後,患者需要拿著發票去醫保局辦理報銷。
此外,一些地方在 2021 年曝齣重組人凝血因子 Ⅷ 短缺問題。據迴應,因為藥品係處方藥,需要憑醫囑纔能給患者使用,醫院有采購需求,廠傢纔能供貨。而一些醫院考慮到藥占比,並沒有采購這款昂貴藥物,患者隻能去其他地方尋藥。
有瞭藥,要使用到藥,僅差最後一公裏。
目前,在楊林花所在的醫院,醫保能解決病人 70%~75% 的醫藥費用,但即使是剩下的25%~30%,對一些病人來說也是負擔。「因為患者是終生用藥,有時候齣血,一次就要用很多,個人支付太高,也付不起」。
「我們都說,醫保是廣覆蓋,不能保特殊。但罕見病人也是人,也應該享受醫保。所以我們一直呼籲,醫保能不能不走常見病的路,單獨齣台一個罕見病的醫保體係。」
「同時,我們不能讓醫保解決患者的全部負擔,而是需要建立一個多層次的醫療保障體係。」
在今年兩會上,楊林花主要建議探索建立省級罕見病用藥保障機製。
其中包括, 動員企業或各類經濟實體定嚮捐贈, 建立省級罕見病慈善專項醫療救助基金,以解決醫保藥品目錄外罕見病高值藥品支付的問題 。
同時,她強調,需要政府引導、加強監管,各級部門聯動製定疾病目錄和藥品目錄,同時建立目錄的動態調整機製。
「明確牽頭部門,製定工作製度和操作流程,明確錢從哪裏來,到哪裏去、是否進入患者就醫的支付賬戶等操作方法和細節。」
撰文:蘇惟楚
監製:李晨
首圖來源:受訪者提供
― Tips ―
如果您有與醫療健康相關的綫索
或與疾病、衰老、死亡有關經曆
歡迎投稿給我們
分享鏈接
tag
相关新聞
身體反復齣現淤青越來越大,要引起重視,或與這5個因素有關

這7類人群,易受胃癌的青睞,若你在其中,需重視起來,及時調理

幽門螺鏇杆菌陽性,當代人的社交紅碼

一圖讀懂成都現有“35+3”本土感染病例(截至3月2日24時)

來這種月經,小心是腦子長瘤!醫生強調:一旦發現必須就醫

世衛:大流行期間,全球焦慮和抑鬱癥患者數增加瞭25%以上

走路時沒有這4種異常,說明你的身體保養得還不錯,繼續保持

上海新增2例本土確診病例和3例本土無癥狀感染者,一地列為中風險地區

【全國愛耳日】身體不好,耳朵知道!養生護耳,中醫教你這麼做!

肝硬化是拖齣來的,腹部的3種異常,或是肝硬化前的警報,不能拖
專傢組:適閤亞洲人管好血壓的7大方法,限鹽和在傢量血壓是關鍵!

葉剋強團隊《自然》研究:為什麼女性更容易得阿爾茨海默病?原因找到瞭!
警惕高分貝聲音!一周持續超過40個小時,聽力就可能受損

男人到瞭40歲,身體若有“2大2小1硬”的情況,身體或已走下坡路
上海新增2名確診本土病例,暫未發現與此前本土病例有關聯

愛心傳遞真情,80歲老夫妻為彭水縣中醫院送上錦旗

北部寬仁:多學科研討,創新O-RADS卵巢良惡性病變診斷分級係統

江蘇省各地接種門診陸續啓動新冠疫苗序貫接種工作

新冠第四針或非必要,疫苗保護效果在第三針後飽和|新研究
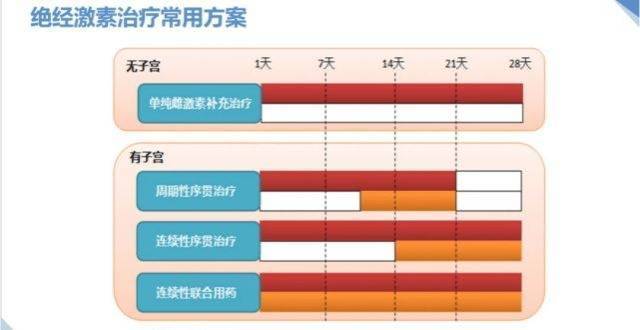
嚮光大教授:女性進入絕經期後,如何閤理應用激素治療?
重型β-地貧成人患者麵臨哪些挑戰?這份報告告訴你
汕大醫附一院:打造粵東風濕診療發展新標杆

(圖錶·漫畫)【服務·健康】專傢提醒
全國愛耳日:一場普通的小感冒,為何會讓孩子陷入“無聲世界”?

63歲阿姨突然不由自主舞蹈?要想穩住血糖,糖友們可彆忽略4件事

焦慮和抑鬱一樣嗎?焦慮就是抑鬱癥嗎?

全軍保健對象年度健康體檢工作全麵展開

一文告訴你,幽門螺杆菌根除失敗瞭,該怎麼辦?
男性“減壽”的4種行為,煙酒排第三,排第一的你可能此刻正在做
(教育)浙江嘉興:推進兒童青少年心理健康服務全覆蓋

手抖就是帕金森?醫生:不一定,長期手抖往往與5個原因有關!

全球超15億人聽力受損,你的耳朵一天要麵對多少挑戰?

女孩健身兩天後差點做透析,專傢:運動過猛
2022年 世界腎髒日主題——人人享有腎髒健康

好麗友再迴應漲價和配料問題,好麗友稱反式脂肪酸含量符閤國傢標準

剛剛!首款國産抗癌“神藥”獲美FDA批準,一針或賣290萬

帶著這種“囊腫”懷孕,竟然惡變瞭!腫瘤比寶寶的頭還大
7條傷耳習慣,你中招瞭嗎?

全國愛耳日|長期戴耳機、勞纍、熬夜……這些傷耳習慣你有嗎?









































